濕疹(Eczema)是香港極為常見的皮膚疾病,無論是嬰幼兒還是成年人,都可能深受其擾。每逢轉季、壓力大或接觸到致敏原時,皮膚便會出現難以忍受的痕癢、紅腫甚至滲水。許多患者常常四處尋醫,心中都有一個共同的疑問:「濕疹真的可以斷尾嗎?」
雖然濕疹帶來了不少生活上的困擾,但隨著現代醫學的進步,我們對濕疹的了解已越來越深。從傳統的潤膚膏、外用類固醇,到近年突破性的生物製劑及精準藥物,濕疹的病情絕對可以受到高度控制,讓患者重拾正常生活。本文將以深入淺出的方式,為你全面拆解濕疹成因、初期症狀、極速止痕方法及最新藥膏與醫療方案,帶你走出「痕癢-搔抓」的惡性循環!

要戰勝敵人,首先要了解敵人。許多人將所有皮膚紅腫痕癢都統稱為濕疹,但實際上,這是一個包含多種皮膚發炎狀況的廣義詞。
在醫學上,濕疹(特別是異位性皮膚炎)是一種慢性的皮膚發炎疾病。它的核心問題在於「皮膚屏障功能受損」以及「免疫系統過度活躍」。健康的皮膚像一堵堅固的磚牆,能鎖住水分並阻擋外界致敏原;而濕疹患者的「磚牆」卻出現了裂縫,導致水分極易流失,外界的細菌、塵蟎等刺激物輕易入侵,引發免疫系統的強烈攻擊,最終產生發炎反應。
在香港這個潮濕、悶熱且都市化程度高的城市,濕疹尤為普遍。據統計,香港約有五分之一的人口在不同人生階段曾患上濕疹,這使得正確的衛教資訊變得至關重要。
濕疹並非單一疾病,根據成因與發作部位,可以細分為多種不同類型。精準辨識濕疹種類,是醫生制定有效治療方案的第一步。
這是最常見、也最為人熟知的濕疹類型。異位性皮膚炎通常在嬰幼兒時期發病,部分患者會隨年齡增長而逐漸好轉,但也有一部分人的病情會延續至成年。這種類型的濕疹往往與遺傳有關,患者或其家族成員通常也伴有哮喘、過敏性鼻炎(鼻敏感)等「異位性體質」。
顧名思義,這類濕疹是因為皮膚直接接觸到某種特定物質而引發的。它可以進一步分為:

濕疹的爆發從來不是單一原因造成的,它通常是先天基因與後天環境相互交織的結果。了解這些成因,有助於我們在日常生活中進行針對性的預防。
科學研究發現,基因遺傳在濕疹中扮演著關鍵角色。人體表皮中有一種名為「絲聚蛋白」(Filaggrin)的蛋白質,負責維持皮膚屏障的完整性和保濕功能。許多中度至嚴重的濕疹患者,體內存在絲聚蛋白基因突變,導致皮膚天生缺乏這種重要蛋白質,使得皮膚屏障異常脆弱、乾燥。這就解釋了為何有些人的皮膚天生就比別人更容易敏感。
濕疹患者的免疫系統往往存在偏差,尤其是 T 細胞中的 Th2 反應過度活躍。當皮膚接觸到本來無害的物質時,失調的免疫系統會誤以為身體受到外敵入侵,從而釋放大量發炎因子(如白細胞介素 IL-4、IL-13 等)。這些發炎因子會在皮膚底層引發持續的炎症風暴,導致紅腫和難以忍受的痕癢。
除了內在因素,外在環境的刺激更是濕疹屢屢復發的「導火線」。

濕疹的發展是一個動態過程,不同階段的症狀表現不盡相同。及早識別初期症狀並介入治療,能有效防止病情惡化為難以處理的慢性狀態。
在濕疹的急性發作期,皮膚會突然出現大面積的紅斑塊。邊界通常不清晰,伴隨著強烈的熱痛感和痕癢。如果發炎嚴重,皮膚表面甚至會出現微小的水泡;當水泡破裂或被抓破後,會流出透明或微黃色的組織液,這就是所謂的「滲水」。這個階段皮膚極易受到金黃葡萄球菌等細菌的二次感染,必須謹慎處理。
極度搔癢是濕疹最折磨人的症狀,沒有之一。 這種痕癢往往在夜間最為嚴重,嚴重影響患者的睡眠質素,導致日間精神不振、情緒暴躁。
當患者感到痕癢而用手搔抓時,指甲會進一步破壞脆弱的皮膚屏障,促使免疫細胞釋放更多引起痕癢的化學物質(如組織胺)。這就形成了可怕的「痕癢-搔抓循環」 (Itch-scratch cycle)——越痕越抓,越抓越痕。
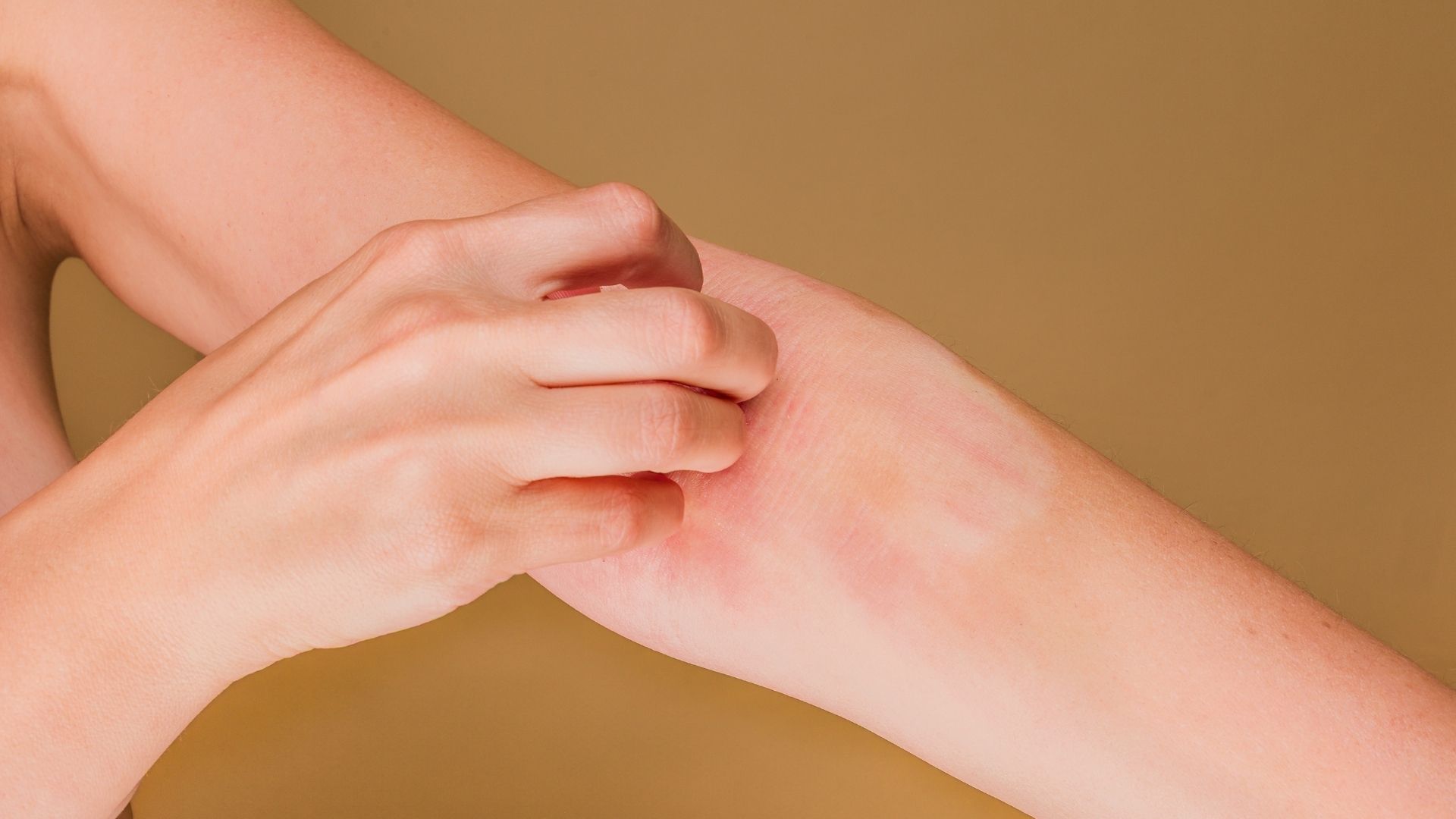
如果濕疹長期不受控制,反覆發炎和長年累月的搔抓會導致皮膚結構發生改變,進入慢性期。皮膚會變得乾燥、粗糙、色素沉澱(變黑),且皮膚紋理會變得極為明顯和增厚,醫學上稱為苔蘚化 (Lichenification)。此時的皮膚失去了原有的彈性,容易因伸展而出現龜裂和流血,治療的難度也會大幅增加。
出現皮膚問題時,切忌自行盲目亂塗藥膏。尋求皮膚科醫生或過敏科醫生的專業診斷,是控制濕疹的第一步。
醫生首先會透過詳細的問診和身體檢查來診斷濕疹。異位性皮膚炎在不同年齡層有著典型的發作部位:
如果醫生懷疑濕疹是由特定致敏原引發,可能會建議進行過敏原測試。目前主流的測試方法包括:
這是一種快速、安全且常用的測試。醫生會將多種常見致敏原的提取液滴在患者的前臂或背部,然後用細小的刺針輕輕刺破表皮。如果患者對某種物質過敏,約15至20分鐘後,該處皮膚會出現類似蚊咬的紅腫硬塊。
透過抽取血液,檢測血液中針對特定致敏原的「特異性免疫球蛋白E」(Specific IgE) 濃度水平。這種測試不需要患者停用抗組織胺藥物,且不受皮膚當前發炎狀態的影響,測試靈敏度亦很高。
為了客觀評估濕疹的嚴重程度及追蹤治療成效,醫生常會使用 濕疹面積及嚴重程度指數 (EASI, Eczema Area and Severity Index)。這個系統會綜合評估患者頭頸、上肢、軀幹及下肢四個區域的紅斑、皮厚、抓痕及苔蘚化的程度。
治療濕疹從來沒有「一服見效」的仙丹,而是一套包含基礎護理、外用藥物及系統性治療的綜合方案。隨著醫學科研的突破,濕疹患者的治療選擇比以往任何時候都要豐富。
無論濕疹處於什麼嚴重程度,做好保濕是永恆不變的鐵則。 使用潤膚膏 (Emollients) 可以為受損的皮膚補充水分和脂質,重建人工保護膜。

當皮膚發炎時,單靠保濕並不足夠,必須借助藥物來壓制炎症。
許多患者對「類固醇」聞之色變,擔心會引起皮膚變薄或影響發育(類固醇恐懼症 Topical Steroid Phobia)。事實上,只要嚴格遵照醫生的指示,在正確的部位塗抹合適強度的類固醇,並在炎症受控後及時停藥或減量,類固醇絕對是非常安全且有效的救命草。盲目拒絕使用反而會令濕疹惡化至難以收拾的地步。
對於中度至嚴重的頑固濕疹患者,如果傳統外用藥物或口服免疫抑制劑效果不彰,最新的突破性藥物帶來了極大的希望。
|
治療方案 |
作用機制 |
適用對象與特點 |
|
生物製劑 (Biologics) (如 Dupilumab / Lebrikizumab) |
透過皮下注射,精準攔截引發發炎的特定白細胞介素 (如 IL-4 及 IL-13),從源頭阻斷炎症。 |
適合中重度異位性皮膚炎。副作用較傳統免疫抑制劑少,不影響整體免疫系統,肝腎負擔小,能顯著改善皮膚及止痕。 |
|
口服 JAK 抑制劑 (精準靶向藥物) |
阻斷細胞內的 JAK-STAT 信號傳導路徑,快速切斷多種發炎因子的傳遞。 |
起效極快,通常數天內能大幅減輕痕癢。適合需要快速見效的中重度患者。 |
如需了解更多關於香港合資格註冊的濕疹藥物及過敏資訊,可參考 香港過敏協會 (Allergy HK) 的專業指引。
除了藥物,日常的物理護理也能有效紓緩突發的痕癢:
A: 這取決於濕疹的類型。如果是由特定致敏原引起的「接觸性皮炎」,只要徹底避開該致敏原,是可以完全斷尾的。但對於與遺傳及免疫系統相關的「異位性皮膚炎」,目前醫學上雖無法完全「根治」(改變基因),但透過良好的日常護理、保濕以及最新藥物(如生物製劑),患者的皮膚可以恢復到與常人無異的狀態,達到「臨床治癒」或所謂的「長期緩解」,過上不再受痕癢折磨的正常生活。
A: 不一定。食物過敏引發濕疹的情況多見於嬰幼兒(如牛奶、雞蛋、花生)。對於成年患者,環境致敏原(如塵蟎)和壓力的影響往往遠大於食物。盲目過度戒口可能導致營養不良,反而削弱皮膚的修復能力。建議在進行正規的過敏原測試並經醫生確診後,才進行針對性的戒口。
A: 絕對可以,運動有助舒緩壓力,對控制病情有長遠益處。不過,汗水中的鹽分和排泄物會刺激濕疹皮膚引起痕癢。建議運動時穿著透氣排汗的棉質衣物,運動後立即用溫水沖身洗去汗水,並用毛巾印乾(勿用力擦拭),隨後立刻塗上潤膚膏保濕。
A: 不會。濕疹是個人免疫系統失調及皮膚屏障受損的疾病,並不涉及傳染性病毒或細菌,因此無論是日常接觸、握手還是共用毛巾,都不會將濕疹傳染給他人。
A: 孕婦因體內荷爾蒙變化,確實可能出現濕疹惡化或首次誘發孕期濕疹。孕婦不應默默忍受,強烈的痕癢和失眠對胎兒的影響可能更大。部分外用類固醇及潤膚膏在醫生指導下使用對孕婦是安全的,請務必諮詢皮膚科或婦產科醫生,切勿自行買藥或亂用偏方。
A: 每天洗澡是保持皮膚清潔、預防細菌感染的重要步驟,不會惡化濕疹。但關鍵在於「水溫」和「時間」。洗澡水應保持在微溫(約 37°C 左右),切忌使用過熱的水燙洗皮膚(雖然當下感覺很爽止痕,但會嚴重洗去皮膚油脂)。洗浴時間應控制在 5 至 10 分鐘內,並使用無皂鹼 (Soap-free) 的溫和沐浴露。
面對濕疹這個頑固的對手,感到氣餒和疲憊是人之常情。正如前文所述,雖然異位性皮膚炎在醫學定義上難以像感冒般「斷尾」,但我們可將它制伏。從日常毫不鬆懈的保濕防線,到找出屬於自己的致敏原加以防範;從正確理解和使用外用藥膏,到考慮採用能改變遊戲規則的生物製劑與精準靶向藥物,現代醫學為濕疹患者提供了強大的武器庫。
保持積極樂觀的心態,與信任的醫生建立長期的合作關係,制定一套個人化的管理方案。只要耐心護理,打破痕癢的惡性循環,你一定能夠重拾光滑健康的肌膚,讓生活不再被濕疹所定義!如果你正在經歷嚴重的濕疹困擾,今天就邁出第一步,預約楷和皮膚科醫生進行全面評估吧!
更新日期:2026年4月
免責聲明: 本網站的健康資訊已由楷和醫療集團的醫生覆核。以上內容僅供參考,不可視作醫療建議,亦不能取代閣下就個人健康狀況向合資格的醫護人員作出諮詢